Visão geral
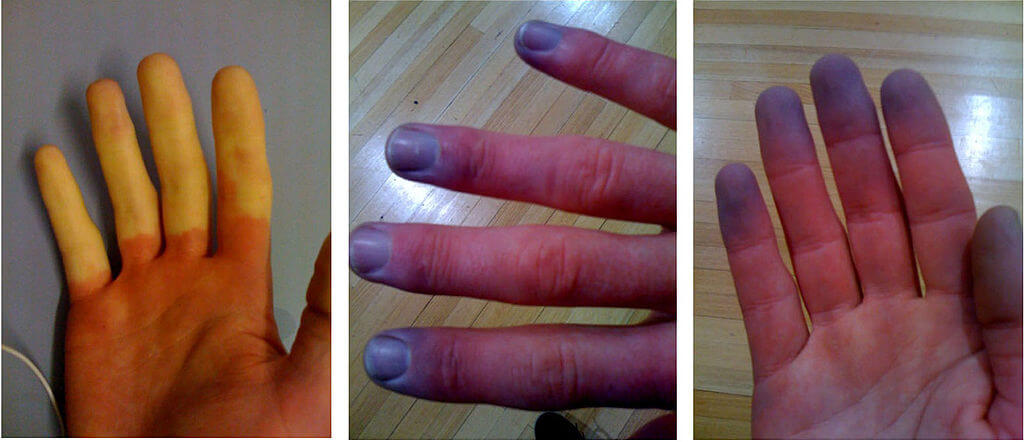
A síndrome de Raynaud (ray-NOSE) também conhecida como fenômeno de Raynaud é uma condição na qual há dormência e diminuição do fluxo sanguíneo para algumas partes do corpo, especialmente para os dedos das mãos e pés, devido a temperaturas frias, estresse ou distúrbios emocionais. A doença de Raynaud parece afetar 3-5 % da população geral. Parece ser mais prevalente em pessoas que vivem em climas mais frios.
Neste artigo, aprenderemos sobre a apresentação, as características e o tratamento do fenômeno de Raynaud e forneceremos algumas dicas sobre como evitá-lo.
Sinais e sintomas
Os sinais e sintomas da síndrome de Raynaud podem variar nas pessoas. Os sintomas mais comuns incluem:
- Mudanças de cor nos dedos das mãos ou dos pés em resposta ao frio ou estresse
- Uma sensação de dedos das mãos ou dos pés ficando frios (devido ao baixo fluxo sanguíneo)
- Dormência ao lado de sensação espinhosa ou dor aguda após alívio
- Inchaço das mãos, desenvolvimento de feridas e até gangrena (morte) do tecido podem ocorrer em casos raros e não tratados de Raynaud – especialmente secundário Fenômeno de Raynaud
Como mencionado acima, o Raynaud pode se apresentar em qualquer parte do corpo, no entanto, afeta principalmente as extremidades devido ao fluxo sanguíneo já menor. Para citar alguns, também pode afetar seu nariz, lábios, orelhas e até mamilos.
Causas e Fatores de Risco
Causas
As causas dos ataques de Raynaud não são completamente compreendidas na literatura médica. Pode ser atribuído a mãos e pés que reagem exageradamente a estímulos frios ou estressantes. Na maioria dos casos há vasoespasmo (constrição dos vasos sanguíneos) nas artérias das mãos e pés levando à hipoperfusão – baixo fluxo sanguíneo.
Os Raynauds podem ser classificados em:
- Raynaud primário – ocorrendo sem quaisquer causas óbvias. Também é conhecida como doença de Raynaud e não está associada a outra doença.
- Raynaud secundário – também chamado de fenômeno de Raynaud. acontece como um sintoma de outras condições subjacentes, como lesões, doenças (por exemplo, febre reumática) ou de medicamentos. É bastante menos comum do que a forma primária.
Algumas causas do fenômeno de Raynaud incluem:
- Doença do tecido conjuntivo – doenças raras como LES (lúpus eritematoso sistêmico), artrite reumatóide, etc.
- Distúrbios arteriais – qualquer condição que afete as artérias, por exemplo, hipertensão crônica (pressão alta)
- Lesões envolvendo mãos e pés
- Síndrome do túnel do carpo - uma condição que envolve o estreitamento do pulso
- Fumar
- Certos medicamentos - incluindo medicamentos para controlar a hipertensão e medicamentos para enxaqueca
Fatores de risco
Fatores de risco para Raynauds primários incluem:
- Sexo – as mulheres são mais propensas a serem afetadas
- Idade – Raynaud geralmente afeta pessoas de 15 a 30 anos de idade, no entanto, pode ocorrer em qualquer idade
- Clima – O clima mais frio tende a desencadear essa condição
- História familiar - parentes de primeiro grau, ou seja, pai, irmão ou filho, ter a doença parece aumentar os riscos de ter Raynaud
As pessoas que têm o seguinte podem ter um risco aumentado de Raynaud Secundário:
- Doenças Associadas – lúpus ou esclerodermia
- Ocupação – trabalhos que induzem a traumas repetitivos, como ferramentas operatórias, andar de bicicleta por muito tempo, digitar continuamente, etc.
- Idade – mais de 30 anos
- Fumar
Complicações
Raramente, o fenômeno de Raynaud pode se tornar grave, e o sangue severamente diminuído pode precipitar dano tecidual levando à necrose tecidual (morte celular). O bloqueio completo da artéria pode levar a feridas (úlceras da pele) que geralmente são difíceis de tratar. Em casos não tratados, pode levar à morte do tecido e amputação (cortando a parte morta do corpo).
Diagnóstico
O diagnóstico da síndrome de Raynaud depende de uma história clínica de sintomas e de um exame clínico feito pelo seu médico. Seu médico irá testá-lo de forma diferente, ou seja, colocando suas mãos ou pés em água gelada e procurando qualquer descoloração ou azul dos dedos das mãos ou dos pés, juntamente com o tempo que leva para as mãos e os pés voltarem à temperatura normal.
O exame microscópico pode ser feito para verificar a condição dos vasos que irrigam suas mãos e pés – determinando se estão normais ou contraídos. Um exame de sangue ou ensaios podem ajudar a encontrar o tipo de Raynaud, ou seja, é primário ou secundário. Causas subjacentes, como doença autoimune (autodestrutiva), podem ser descobertas.
Tratamento
Quanto a muitas outras doenças, o tratamento de Raynaud dependerá de seus sintomas, idade e saúde geral. A gravidade da condição também determina o tipo e a intensidade do tratamento. Devido à falta de conhecimento da fisiopatologia (mecanismo) por trás desta doença, ainda não há cura. No entanto, pode ser bem controlado com tratamento adequado.
Se você está tendo um ataque de Raynaud você pode reduzir a gravidade e a duração dela aquecendo as áreas afetadas. Você pode:
- Esfregue as mãos e os pés
- Coloque as mãos nas axilas ou sob as coxas
- Coloque as mãos em água morna corrente (não quente)
- Se você está excessivamente estressado, tente relaxar também ao mesmo tempo
Por Raynaud secundário, você deve evitar ou tratar os gatilhos que o causam. Por exemplo:
- Evite ferramentas vibratórias ou de perfuração
- Evite digitar excessivamente
- Tratamento dos problemas subjacentes, ou seja, doenças ou lesões autoimunes
Medicamentos também pode ser usado no tratamento sintomático da doença de Raynaud. estes medicamentos dependerão do tipo, gravidade e história da sua doença de Raynaud. Você pode ser prescrito:
- Bloqueadores dos canais de cálcio – esses medicamentos relaxam os músculos lisos das artérias, dilatando-os (alargando-os) e simplesmente aumentando o fluxo sanguíneo para as áreas afetadas. Exemplos incluem nifedipina, amlodipina, etc.
- Vasodilatadores – esses medicamentos também relaxam os vasos sanguíneos e aumentam o fluxo sanguíneo. Alguns dos vasodilatadores prescritos incluem creme de nitroglicerina, etc.
Se você tem Raynaud grave, pode ser prescrita cirurgia ou injeções químicas que aliviarão sua dor de forma eficaz.
Prevenção
Você pode impedir os ataques de Raynaud por alguns métodos:
- Mantenha as mãos e os pés cobertos com camadas extras para evitar a exposição ao frio
- Ligue o motor do seu carro cedo para que ele aqueça em um dia frio
- Mantenha as luvas com você caso precise delas
- Evite trabalhos físicos que exijam muitos movimentos das mãos ou dedos
- Use luvas ao tocar em coisas frias, por exemplo, itens congelados, etc.
- American College of Rheumatology: “Fenômeno de Raynaud”, “Esclerodermia”.
- Clínica Mayo: “Doença de Raynaud”.
- Medicina Johns Hopkins: “Fenômeno de Raynaud”.
- Instituto Nacional do Coração, Pulmão e Sangue: “Raynaud's”.
- Instituto Nacional de Artrite e Doenças Musculoesqueléticas e de Pele: “Fenômeno de Raynaud”.
- Arquivos de Medicina Interna: “Fenômeno de Raynaud e deficiência da tireóide”.
- Instituto Nacional do Câncer: “Cloreto de Vinila”.
- Wigley FM. Manifestações clínicas e diagnóstico do fenômeno de Raynaud. https://www.uptodate.com/contents/search. Acessado em 19 de outubro de 2020.
- O que é o fenômeno de Raynaud? Instituto Nacional de Artrite e Doenças Musculoesqueléticas e de Pele. https://www.niams.nih.gov/Health_Info/Raynauds_Phenomenon/raynauds_ff.asp. Acessado em 19 de outubro de 2020.
- Wigley FM. Tratamento do fenômeno de Raynaud: Manejo inicial. https://www.uptodate.com/contents/search. Acessado em 19 de outubro de 2020.
- Pauling JD, et ai. Fenômeno de Raynaud — Uma atualização sobre diagnóstico, classificação e tratamento. Reumatologia Clínica. 2019; doi:10.1007/s10067-019-04745.
- de Raynaud. Instituto Nacional do Coração, Pulmão e Sangue. https://www.nhlbi.nih.gov/health/health-topics/topics/Raynaud. Acessado em 19 de outubro de 2020.
- James WD, et ai. Doenças vasculares cutâneas. In: Doenças da Pele de Andrews: Dermatologia Clínica. 13ª edição. Elsevier; 2020. https://www.clinicalkey.com. Acessado em 20 de outubro de 2020.
- Pizzorono JE, et ai., eds. Manual de Medicina Natural. 5ª edição. Elsevier; 2021. https://www.clinicalkey.com. Acessado em 20 de outubro de 2020.
- Epidemiologia do Fenômeno de Raynaud.
Autores: Adam Maundrell, Susanna M. Proudman
O conteúdo compartilhado no site Health Literacy Hub é fornecido apenas para fins informativos e não se destina a substituir conselhos, diagnósticos ou tratamentos oferecidos por profissionais médicos qualificados em seu Estado ou País. Os leitores são encorajados a confirmar as informações fornecidas com outras fontes e a procurar o conselho de um médico qualificado com qualquer dúvida que possam ter em relação à sua saúde. O Health Literacy Hub não se responsabiliza por qualquer consequência direta ou indireta decorrente da aplicação do material disponibilizado.