Descripción general
El síndrome de Raynaud (ray-NOSE), también conocido como fenómeno de Raynaud, es una afección en la que hay entumecimiento y disminución del flujo sanguíneo en algunas partes del cuerpo, especialmente en los dedos de las manos y los pies, debido a las bajas temperaturas, el estrés o los trastornos emocionales. Raynaud parece afectar a 3-5 % de la población general. Parece ser más frecuente en personas que viven en climas más fríos.
En este artículo, aprenderemos sobre la presentación, las características y el tratamiento del fenómeno de Raynaud, y brindaremos algunos consejos sobre cómo prevenirlo.
Signos y síntomas
El signo y los síntomas del síndrome de Raynaud pueden variar en las personas. Los síntomas más comunes incluyen:
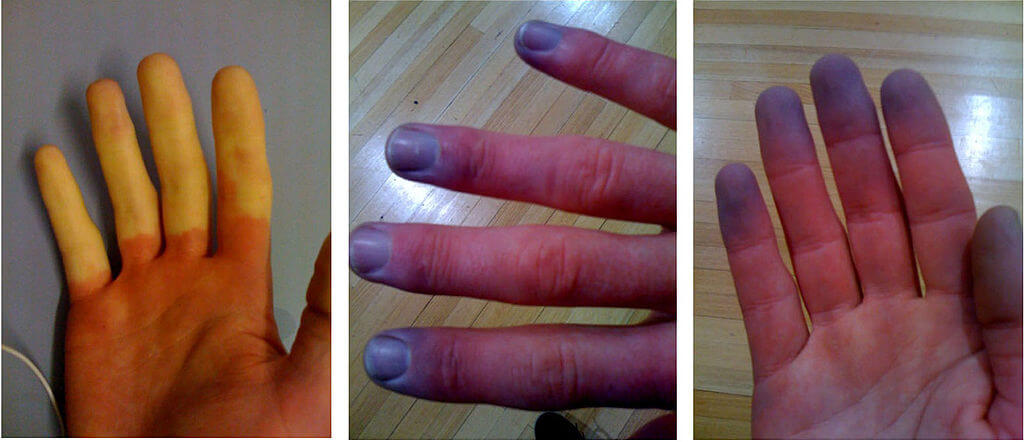
- Cambios de color en los dedos de las manos o de los pies en respuesta al frío o al estrés
- Sensación de que los dedos de las manos o de los pies se enfrían (debido al bajo flujo sanguíneo)
- Entumecimiento junto con sensación de picazón o dolor punzante al aliviarse
- La hinchazón de las manos, el desarrollo de llagas e incluso la gangrena (muerte) del tejido pueden ocurrir en casos raros y no tratados de Raynaud, especialmente secundario El fenómeno de Raynaud
Como se mencionó anteriormente, Raynaud puede presentarse en cualquier parte del cuerpo, sin embargo, afecta principalmente a las extremidades debido al flujo sanguíneo que ya es más bajo. Por nombrar algunos, también puede afectar la nariz, los labios, las orejas e incluso los pezones.
Causas y factores de riesgo
Causas
Las causas de los ataques de Raynaud no se comprenden completamente en la literatura médica. Se puede atribuir a manos y pies que reaccionan de forma exagerada a estímulos fríos o estresantes. En la mayoría de los casos, hay vasoespasmo (constricción de los vasos sanguíneos) en las arterias de las manos y los pies, lo que provoca hipoperfusión: flujo sanguíneo bajo.
El Raynaud se puede clasificar en:
- Raynaud primario – Ocurriendo sin causas obvias. También se conoce como enfermedad de Raynaud y no está asociada con otra enfermedad.
- Raynaud secundario – también llamado fenómeno de Raynaud. sucede como un síntoma de otras condiciones subyacentes como lesiones, enfermedades (p. ej., fiebre reumática) o por medicamentos. Es bastante menos común que la forma primaria.
Algunas causas del fenómeno de Raynaud incluyen:
- Enfermedad del tejido conectivo: enfermedades raras como LES (lupus eritematoso sistémico), artritis reumatoide, etc.
- Trastornos arteriales: cualquier afección que afecte las arterias, por ejemplo, hipertensión crónica (presión arterial alta)
- Lesiones que involucran manos y pies.
- Síndrome del túnel carpiano: una afección que implica el estrechamiento de la muñeca
- De fumar
- Ciertos medicamentos, incluidos los medicamentos para controlar la hipertensión y los medicamentos para la migraña.
Factores de riesgo
Factores de riesgo para el Raynaud primario incluyen:
- Sexo: las mujeres son más propensas a verse afectadas
- Edad: el síndrome de Raynaud generalmente afecta a personas de 15 a 30 años, sin embargo, puede ocurrir a cualquier edad.
- Clima: el clima más frío tiende a desencadenar esta condición.
- Antecedentes familiares: parientes de primer grado, es decir, un padre, un hermano o un hijo, tener la enfermedad parece aumentar los riesgos de tener la enfermedad de Raynaud.
Las personas que tienen lo siguiente pueden tener un aumento del riesgo de Raynaud Secundario:
- Enfermedades asociadas: lupus o esclerodermia
- Ocupación: trabajos que inducen trauma repetitivo, como herramientas operativas, andar en bicicleta por mucho tiempo, escribir continuamente, etc.
- Edad – mayores de 30 años
- De fumar
Complicaciones
En raras ocasiones, el fenómeno de Raynaud puede volverse grave, y la sangre muy disminuida puede precipitar el daño tisular que conduce a la necrosis tisular (muerte celular). El bloqueo completo de la arteria puede provocar llagas (úlceras en la piel) que generalmente son difíciles de tratar. En los casos no tratados, puede provocar la muerte del tejido y la amputación (corte de la parte muerta del cuerpo).
Diagnóstico
El diagnóstico del síndrome de Raynaud depende de la historia clínica de los síntomas y del examen clínico realizado por su médico. Su médico le hará una prueba diferente, es decir, sumergirá las manos o los pies en agua helada y buscará cualquier decoloración o coloración azulada de los dedos de las manos o de los pies junto con el tiempo que tardan las manos y los pies en volver a la temperatura normal.
Se puede realizar un examen microscópico para comprobar el estado de los vasos que irrigan las manos y los pies, determinando si son normales o están contraídos. Un análisis de sangre o análisis pueden ayudar a encontrar el tipo de Raynaud, es decir, si es primario o secundario. Las causas subyacentes, como las enfermedades autoinmunes (autodestructivas), pueden descubrirse.
Tratamiento
Como sucede con muchas otras enfermedades, el tratamiento de la enfermedad de Raynaud dependerá de sus síntomas, edad y estado general de salud. La gravedad de la afección también determina el tipo y la intensidad del tratamiento. Debido a la falta de conocimiento de la fisiopatología (mecanismo) detrás de esta enfermedad, aún no existe una cura. Sin embargo, se puede manejar bien con un tratamiento adecuado.
Si tiene un ataque de Raynaud puede reducir la gravedad y la duración del mismo calentando las áreas afectadas. Puede:
- Frote sus manos y pies
- Meta las manos en las axilas o debajo de los muslos
- Coloque sus manos en agua corriente tibia (no caliente)
- Si está demasiado estresado, intente relajarse también al mismo tiempo.
Para secundaria de Raynaud, debería evitar o tratar los desencadenantes que lo causa. Por ejemplo:
- Evite las herramientas que vibran o perforan
- Evite escribir en exceso
- Tratamiento de los problemas subyacentes, es decir, enfermedades o lesiones autoinmunes.
medicamentos también se puede utilizar en el tratamiento sintomático de Raynaud. estos medicamentos dependerán del tipo, la gravedad y los antecedentes de la enfermedad de Raynaud. Es posible que le receten:
- Bloqueadores de los canales de calcio: estos medicamentos relajan los músculos lisos de las arterias, las dilatan (ensanchan) y simplemente aumentan el flujo de sangre a las áreas afectadas. Los ejemplos incluyen nifedipina, amlodipina, etc.
- Vasodilatadores: estos medicamentos también relajan los vasos sanguíneos y aumentan el flujo sanguíneo. Algunos de los vasodilatadores recetados incluyen crema de nitroglicerina, etc.
Si tiene el síndrome de Raynaud grave, es posible que le receten una cirugía o inyecciones químicas que aliviarán su dolor de manera efectiva.
Prevención
Puede prevenir los ataques de Raynaud con un par de métodos:
- Mantenga sus manos y pies cubiertos con capas adicionales para evitar la exposición al frío.
- Encienda el motor de su automóvil temprano para que se caliente en un día frío
- Mantenga los guantes con usted en caso de que los necesite
- Evite trabajos físicos que requieran muchos movimientos de manos o dedos.
- Use guantes cuando toque cosas frías, por ejemplo, artículos congelados, etc.
- Colegio Americano de Reumatología: "Fenómeno de Raynaud", "Esclerodermia".
- Clínica Mayo: “Enfermedad de Raynaud”.
- Medicina Johns Hopkins: "Fenómeno de Raynaud".
- Instituto Nacional del Corazón, los Pulmones y la Sangre: “Raynaud's”.
- Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas y de la Piel: “Fenómeno de Raynaud”.
- Archives of Internal Medicine: “Fenómeno de Raynaud y deficiencia tiroidea”.
- Instituto Nacional del Cáncer: “Cloruro de vinilo”.
- Wigley FM. Manifestaciones clínicas y diagnóstico del fenómeno de Raynaud. https://www.uptodate.com/contents/search. Consultado el 19 de octubre de 2020.
- ¿Qué es el fenómeno de Raynaud? Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas y de la Piel. https://www.niams.nih.gov/Health_Info/Raynauds_Phenomenon/raynauds_ff.asp. Consultado el 19 de octubre de 2020.
- Wigley FM. Tratamiento del fenómeno de Raynaud: Manejo inicial. https://www.uptodate.com/contents/search. Consultado el 19 de octubre de 2020.
- Pauling JD, et al. Fenómeno de Raynaud: una actualización sobre diagnóstico, clasificación y manejo. Reumatología Clínica. 2019; doi:10.1007/s10067-019-04745.
- de Raynaud. Instituto Nacional del Corazón, los Pulmones y la Sangre. https://www.nhlbi.nih.gov/health/health-topics/topics/Raynaud. Consultado el 19 de octubre de 2020.
- James WD, et al. Enfermedades vasculares cutáneas. En: Enfermedades de la piel de Andrews: dermatología clínica. 13ª ed. Elsevier; 2020. https://www.clinicalkey.com. Consultado el 20 de octubre de 2020.
- Pizzorono JE, et al., eds. Libro de texto de Medicina Natural. 5ª ed. Elsevier; 2021. https://www.clinicalkey.com. Consultado el 20 de octubre de 2020.
- Epidemiología del Fenómeno de Raynaud.
Autores: Adam Maundrell, Susanna M. Proudman
El contenido compartido en el sitio web de Health Literacy Hub se proporciona solo con fines informativos y no pretende reemplazar el consejo, el diagnóstico o el tratamiento ofrecido por profesionales médicos calificados en su estado o país. Se alienta a los lectores a confirmar la información provista con otras fuentes y buscar el consejo de un médico calificado con cualquier pregunta que puedan tener con respecto a su salud. Health Literacy Hub no es responsable de ninguna consecuencia directa o indirecta que surja de la aplicación del material proporcionado.